醫師提醒:及早篩檢與治療,有效降低胃癌風險

「醫師,我健康檢查發現有感染幽門螺旋桿菌,一定要治療嗎?」
「我家人前陣子發現有感染幽門螺旋桿菌,我也需要接受檢查嗎?」
在門診中,常有民眾對於幽門螺旋桿菌(Helicobacter pylori)的檢查結果重要性感到困惑。許多人認為只有嚴重胃痛或胃潰瘍才需要處理,甚至覺得「有菌也沒關係」。然而,臺北市立聯合醫院中興院區消化內科主治醫師羅一鐘指出,這樣的觀念可能讓民眾錯失預防胃癌的關鍵時機。
幽門螺旋桿菌:胃癌的恐怖推手
羅一鐘表示,幽門螺旋桿菌早在1994年就被世界衛生組織列為第一級致癌因子,是目前已知最重要的胃癌危險因子之一。感染後可能導致:
• 慢性胃炎
• 胃潰瘍、十二指腸潰瘍
• 胃黏膜萎縮與腸化生
• 最終增加胃癌風險
研究顯示,感染幽門螺旋桿菌者,罹患胃癌的風險可提高約6到10倍。
台灣推動胃癌篩檢:防治向前邁進羅一鐘提到,大家都知道日本是全球胃癌發生率最高的國家之一,但後來日本政府透過兩大策略成功降低胃癌:
• 大規模胃癌篩檢
• 積極篩檢與根除幽門螺旋桿菌
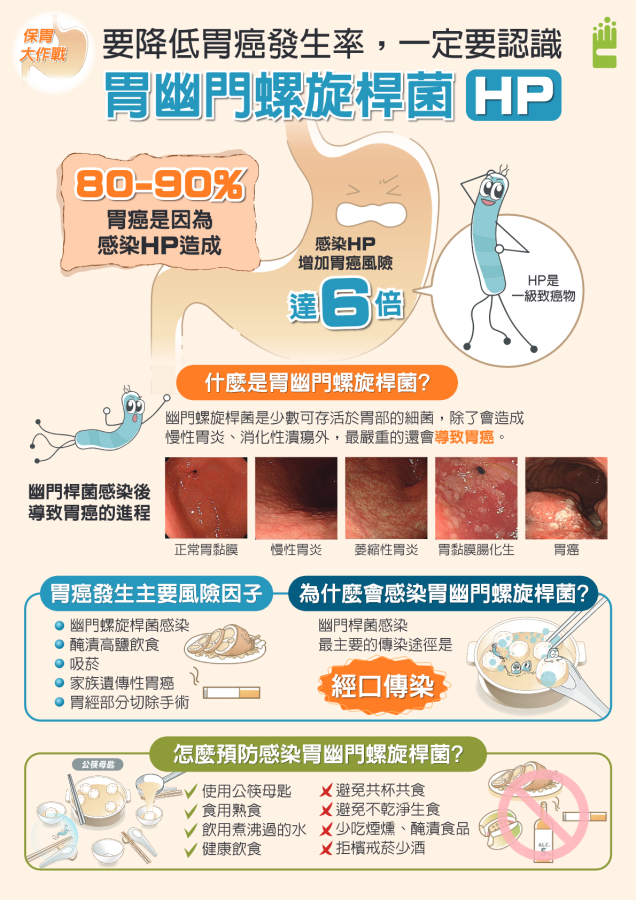
篩檢幽門桿菌的方式包括:碳-13尿素呼氣檢查、糞便抗原檢驗等等,近年來,台灣政府逐步推動胃癌相關篩檢策略,衛生福利部更自115年1月1日起,全面提供我國45歲至74歲民眾終身1次公費「糞便抗原檢測胃幽門螺旋桿菌」服務。另外,這項檢測的年齡範圍和檢驗方法剛好和大腸癌篩檢相同,建議可以一起完成。
若檢查確診感染,建議一定要接受「除菌治療」。除菌治療有不同的組合,藥物常常多達三四種。副作用的部分每個人情況不一,可能出現噁心、頭暈、腹部不適、嘴巴有金屬味等等,若無法承受副作用,可以請醫師評估是否調整處方。大多數人服用兩周就可以達到除菌效果,成功率可以達到八成到九成。
羅一鐘提醒,一定要完整服藥,才能有效根除細菌並降低復發與抗藥性風險。治療後一個月後,可再透過碳十三呼氣試驗或是糞便抗原檢測評估治療效果,不過要注意目前只有曾經做過胃鏡檢查且有潰瘍病史者才能健保給付接受檢查。
另外,幽門螺旋桿菌主要經口傳染,家庭成員之間相互傳染相當常見,因此若成人確診感染,同住家人建議考慮一起篩檢。
除了幽門螺旋桿菌,還有哪些胃癌風險?
羅一鐘補充,胃癌的形成是多重因素影響,除了幽門螺旋桿菌外,還包括:
• 高鹽飲食(如醃漬食品)
• 抽菸、飲酒
• 家族史
• 慢性胃炎或胃黏膜萎縮
因此,除了治療幽門螺旋桿菌,也應從生活習慣著手預防。
預防胃癌,從一個細菌開始隨著醫療進步,胃癌已逐漸成為「可預防的癌症」。羅一鐘呼籲,民眾不應輕忽幽門螺旋桿菌的影響,透過篩檢與治療,可以大幅降低未來罹癌風險。


