資料來源/北市聯醫 仁愛院區 神經內科 陳珮昀 主治醫師
一名75歲女性,九年前曾因嚴重頭暈、步態不穩就醫,當時被診斷為「與自體免疫甲狀腺炎相關之類固醇反應性腦病變(Steroid-Responsive Encephalopathy Associated with Autoimmune Thyroiditis)」,在接受類固醇治療後症狀顯著改善。不料今年一月中旬相同症狀再次發作,患者最初僅感覺輕微頭暈,隨後症狀劇烈惡化至嘔吐及步態不穩而緊急送醫,短短數日內便從可自行行走惡化至無法站立,並出現說話斷續含糊不清、肢體與軀幹不協調及全身不自主搖晃。腦部斷層掃描顯示腦白質病變,醫療團隊施行腰椎穿刺排除中樞神經感染後,隨即啟動高劑量類固醇脈衝療法。
臺北市立聯合醫院仁愛院區神經內科主治醫師陳珮昀指出,患者在治療過程中一度出現譫妄與嚴重情緒低落,並有自殺意念,但經醫師調整藥物劑量與照護下,意識狀態逐漸恢復清明,肢體的穩定度、步態及口齒也都逐漸改善。
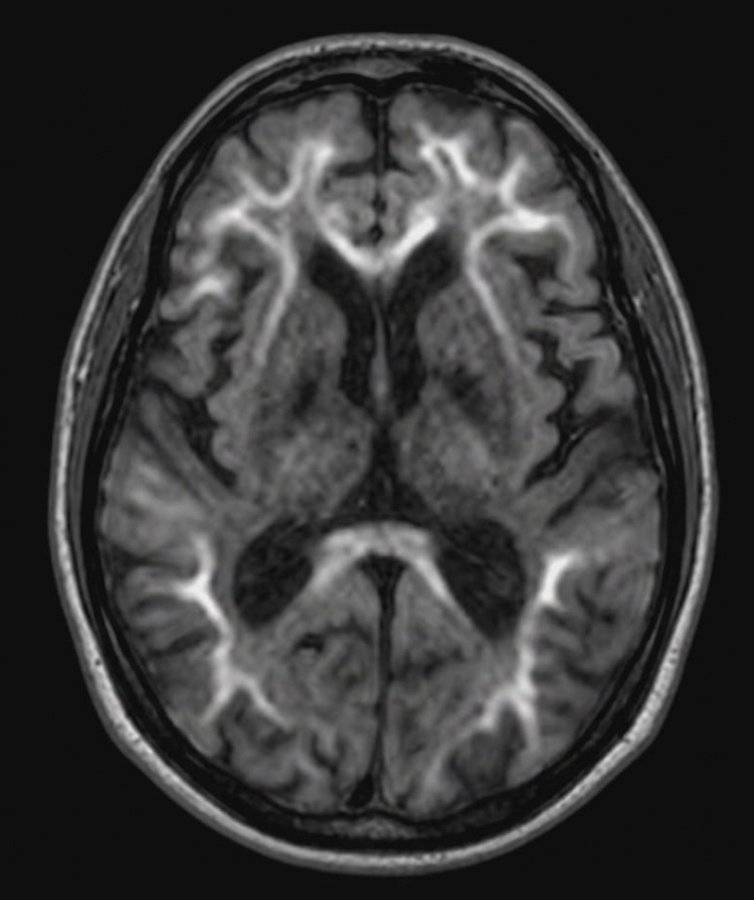
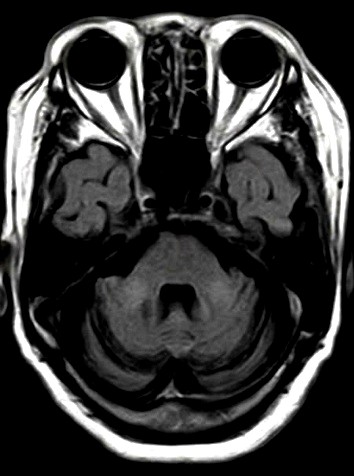
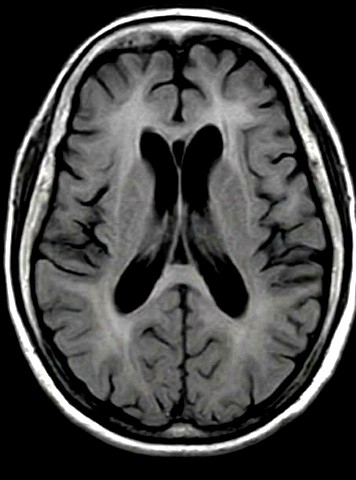
陳珮昀說,該個案最關鍵突破點在於核磁共振影像(MRI)的發現。醫療團隊觀察到患者腦部有廣泛且對稱性的白質病變,並伴隨胼胝體與中小腦腳的訊號異常(如圖一、圖二),在DWI序列下,可見腦部的「皮質髓質交界處」出現了特殊的對稱高訊號曲線(圖三、圖四)。這種特有的影像特徵,高度指向近年來醫界逐漸重視的罕見疾病—神經元核內包涵體病(Neuronal Intranuclear Inclusion Disease,NIID)。
為了進一步確診,醫療團隊與台北榮民總醫院神經基因實驗室合作,為患者進行NOTCH2NLC基因檢測,最終確診為基因異常重複序列GGC擴張導致的神經元核內包涵體病NIID。經過十天的密集治療與觀察,患者的症狀大幅改善,已能在家人攙扶下緩步前行,並於一月底順利出院。十天後回診病人已經可以自行走路。透過此次兩院合作,不僅讓患者獲得正確診斷,也展現了臺北市立聯合醫院結合醫學中心精準檢驗資源的優勢。
神經元核內包涵體病NIID是一種慢性進展的退化疾病,臨床表現十分多變,影響的系統也很廣泛,常見的表徵包括:
• 中樞神經系統:漸進性失智、巴金森症候群、步態不穩、急性類腦炎(意識改變、嘔吐、偏癱、失語…等)、癲癇、頭痛。
• 周邊神經系統:遺傳性神經病變、肢體末梢感覺異常、遠端肢體無力、肌肉萎縮。
• 自主神經系統:便祕、腹瀉,患者在發病多年前,常有神經性膀胱(排尿障礙)或不明原因視力減退的病史。
陳珮昀指出,此病過去常被誤診為中風或失智症,目前已可透過皮膚切片或基因篩檢來確定診斷。科學家發現其致病原因是一個名為 NOTCH2NLC的基因區塊,會像影印機故障一樣,不斷重複列印錯誤的資訊,導致三核苷酸重複序列GGC過度擴張。這些多出來的錯誤訊息,最終會變成一團團無法被細胞代謝掉的「垃圾包」(核內包涵體),堆積在全身的神經細胞、汗腺,甚至血管細胞裡,導致身體機能逐漸失靈。

北榮李宜中教授與廖翊筑教授的研究團隊針對台灣本土的研究發現,原先病因不明的「非血管性腦白質病變」中,竟有約1/5(19.9%)實際上是NIID。此外,甚至有3%原本被歸類為「血管性腦白質病變」(即腦部小血管疾病)的患者,最終證實是因NOTCH2NLC基因突變所致。
陳珮昀提醒,民眾若出現認知或意識改變、步態不穩、肢體不協調、動作障礙,或長年有排尿或視力減退的問題,除了常見的腦中風外,亦需考量其他中樞或周邊神經病變的可能性。及早尋求神經專科醫師診斷,透過影像檢查和精準醫療介入,才能為患者爭取最佳的預後。
※參考資料:
1. Neuronal intranuclear inclusion disease in patients with adult-onset non-vascular leukoencephalopathy. Liu YH. Brain 2022 Sep 4;145(9):3010-3021.
2. 神經元核內包涵體病與腦部小血管疾病 廖翊筑 李宜中,台灣中風醫誌 5卷4期(2023/12) p307-311


